Ветрянка у детей
 Ветряная оспа или, как ее привыкли называть в народе, ветрянка относится к числу острых вирусных заболеваний.
Ветряная оспа или, как ее привыкли называть в народе, ветрянка относится к числу острых вирусных заболеваний.
Возбудителем инфекции является вирус опоясывающего лишая. Болезнь передается воздушно-капельным путем и поражает людей любого возраста. Заметим, что ветрянка у взрослых и детей становится заразной еще до появления первых симптомов, поэтому и в нашей стране, и за рубежом регулярно фиксируются эпидемии ветряной оспы, обычно приходящиеся на зиму и начало весны.
В организм человека вирус проникает через слизистые оболочки верхних дыхательных путей. В них же происходит его первоначальное размножение (репликация). После этого вирус попадает в кровь и разносится по всем основным системам жизнедеятельности. В процессе дальнейшего развития возбудитель ветрянки фиксируется, вызывает дистрофические изменения и образует характерные пузырьки, наполненные серозным веществом.
Что это такое? Основные факты
Ветряная оспа (ветрянка) – это специфическое инфекционное заболевание, характеризующееся высокой контагиозностью, а также острым течением. Возбудитель патологического процесса относится к вирусам герпеса (по своим свойствам он идентичен для герпес-зостер). Заражение происходит воздушно-капельным путем. Вирус выделяется от больного ребенка с выдыхаемым воздухом, он легко распространяется в помещениях, включая возможность перемещения по вентиляционным системам. Инфицирование здорового ребенка происходит после вдыхания воздуха, содержащего вирусы. Ветрянка характеризуется наличием нескольких особенностей, к которым относятся:
- Высокая контагиозность – это означает, что заболевание развивается у 90% детей, контактировавших с больным ветрянкой ребенком при условии, если они не болели раньше.
- Воздушно-капельный путь передачи.
- Инкубационный период (время с момента заражения до появления первых клинических признаков) составляет около 2-х недель (может варьировать от 11 до 24 дней).
- Возбудитель ветрянки является ДНК содержащим вирусом, он неустойчив во внешней среде и быстро погибает под воздействием высокой температуры, дезинфицирующих средств, ультрафиолетового облучения. При замораживании возбудитель может сохранять свою жизнеспособность в течение достаточно длительного периода времени.
- Передача инфекционного возбудителя осуществляется воздушно-капельным путем.
- Ребенок становится заразным в конце инкубационного периода за 2-3 дня до появления первых клинических проявлений заболевания.
- После перенесенного инфекционного процесса формируется стойкий иммунитет, который нивелирует возможность повторного заболевания после контакта с больным человеком.
- Клиническая картина типичного течения инфекционного процесса включает интоксикацию организма с повышением температуры тела, а также появление сыпи на коже и слизистых оболочках.
- У детей инфекционный процесс имеет более легкое течение, чем у взрослых.
Практически всегда инфекционный процесс, вызванный вирусом возбудителем ветрянки, протекает с повышением температуры тела. Основным механизмом такого симптома является развитие интоксикации, скопление в крови вирусных частиц, которые оказывают влияние на функциональное состояние центра терморегуляции продолговатого мозга, приводя к повышению температуры. Чем старше человек, заболевший ветряной оспой, тем больше выражена интоксикация и выше температура тела. Она может повышаться до фебрильных цифр и превышать значение +41° С. Все особенности возбудителя, а также течения инфекционного процесса обязательно учитываются во время проведения диагностики, лечения, а также неспецифической профилактики ветряной оспы.
Как развивается ветрянка?
После того, как вирус внедрился в эпителий слизистой оболочки дыхательных путей, начинается его активное размножение. Вскоре он проникает в кровь и поражает клетки кожи, особенно ее эпителиального слоя. Там возникает комплекс следующих патологических реакций:
- гибель клеток с формированием пузырей, наполненных серозной жидкостью;
- местный воспалительный ответ, который сопровождается выделением медиаторов воспаления, отеком и расширением сосудов микроциркуляторного русла.
Естественно, что на вирус, который содержится в высокой концентрации в крови, возникает иммунный ответ, который сопровождается выделением биологически активных веществ – интерлейкинов. Они проникают в нервную систему и вызывают лихорадочные реакции со стороны организма. Токсическое действие на центральную нервную систему при ветрянке оказывают не только продукты иммунного ответа, но и непосредственно сами вирусные частицы.
Инкубационный период ветрянки
Ветрянка характеризуется длительным инкубационным периодом. После контакта с источником инфекции проходит от 7 до 21 дня (чаще 14 дней), прежде чем появляются характерные для этого заболевания клинические признаки.
Попадая в организм, вирус ветряной оспы сначала фиксируется на слизистых верхних дыхательных путей, начинает адаптироваться и размножаться. В течение инкубационного периода какие-либо признаки заболевания отсутствуют, ребенок не заразен для окружающих. Когда вирус накапливается в достаточном объеме, он преодолевает местный иммунитет слизистых оболочек и начинает проникать в кровь.
При достижении в крови определенной концентрации вирусных частиц запускается ответная реакция иммунной системы, которая может сопровождаться подъемом температуры тела, головной болью, слабостью. Это состояние длится 1-2 дня и называется продромальным периодом, после чего уже появляются свойственные для данной болезни высыпания на коже. У детей симптомы ветрянки этого периода чаще слабо выражены или вообще отсутствуют.
Первые признаки
Для клинической картины ветрянки, наступающей по завершении инкубационного периода вируса, характерно резкое и быстрое развитие. Сначала у детей может отмечаться:
- слабость, сонливость;
- повышение температуры тела примерно до 38-40°C;
- капризность, раздражительность;
- потеря аппетита;
- головная боль.
Впоследствии или одновременно с перечисленными симптомами появляется сыпь. Иногда отмечается увеличение в размерах лимфатических узлов.
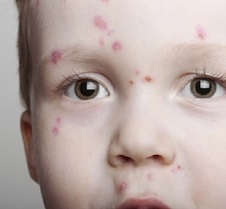
Симптомы ветрянка у детей
В основном ветрянка (см. фото) характеризуется типичным, однотипным течением у всех детей, за редкими исключениями, поэтому можно выделить следующие основные симптомы данной болезни:
- Внезапное начало заболевания с развитием интоксикации и резким повышением температуры.
- Почти одновременное появление на кожном покрове, иногда и на слизистых, типичных везикулезных элементов.
- Волнообразное течение процесса заболевания с периодическими подсыпаниями папуловезикул.
- Повышение температуры тела при каждой новой волне сыпи.
- Формирование на поверхности пузырьков корочек, которые впоследствии не оставляют никаких рубцов после выздоровления.
Все стадии ветрянки у детей последовательно идут друг за другом и характеризуются определенными типичными симптомами.
Первая стадия ветрянки и ребенка – это инкубационный период, который охватывает время от проникновения варицелла-зостер в организм малыша до непосредственного проявления первых клинических симптомов. Продолжительность его считается от минимума 5-ти до максимум 21 дня, однако, в среднем он может длиться около 2 недель. В это время варицелла-зостер активно размножается, а также накапливается в слизистых оболочках ротоглотки, носовой полости, а далее способен преодолевать все защитные барьеры и проникать в кровь. В этот момент и развивается самый первый признак ветрянки у детей: возникновение сыпи по телу, сопровождаемое высокой температурой. Стадия, сопровождаемая вышеописанными симптомами, носит название начальной, однако иногда ей предшествует так называемый продромальный период, во время которого регистрируется подъем температуры, головные боли, слабость, вялость. Температура при ветрянке у детей порою достигает 40°C и выше.
В результате проникновения вируса ветрянки в кожный покров, формируется местный отек и возникает период высыпаний, который может длиться как всего лишь 2 дня, так и 7 дней и даже более. Он характеризуется изначальным формированием красного пятна, которое быстро приобретает форму папулы, далее преобразуется в пузырек, который впоследствии покрывается корочкой. Чаще всего сперва поражается элементами сыпи туловище больного, затем руки, ноги и только после их удается обнаружить на лице и волосистой части головы. Также этот процесс характеризуется очень сильно беспокоящим зудом, который доставляет серьезный дискомфорт. Вместе с формированием сыпи наблюдается увеличение лимфатических узлов, а также проявление симптомов интоксикации организма.
Последняя стадия ветрянки у детей характеризуется нормализацией температуры тела, отпадением корочек, улучшением самочувствия больного. На месте бывшего патологического элемента, покрытого корочкой, первое время сохраняется пигментация коричневатого цвета, однако, с течением времени она пропадает.
Кожа после ветрянки у детей при отсутствии постоянных расчесов зудящих элементов, при тщательной обработке и предотвращения инфицирования сохраняется здоровой и чистой. Средняя длительность от момента проявления первых признаков до полного очищения кожи от корочек составляет около 3 недель.
Ветрянка у грудных детей до возраста 6 месяцев возникает исключительно редко, так как ребенок защищен антителами, получаемыми от матери. В случае регистрирования заболевания ребенка до года оно протекает достаточно легко. Температура при ветрянке у детей данного возраста обычно невысокая, период высыпаний короткий, а синдром интоксикации практически не выражен. Однако это относится к детям, рожденным от матерей, которые в детстве болели ветрянкой. В обратном случае, ветрянка у детей до года протекает достаточно долго и тяжело.
Как выглядит сыпь на теле при ветрянке?
Следует учитывать тот факт, что характерная сыпь на коже в виде пузырьков никогда не возникает в первые дни заболевания. Сыпь при ветряной оспе проходит следующие метаморфозы:
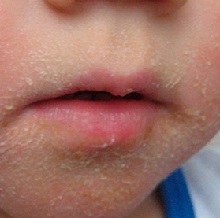
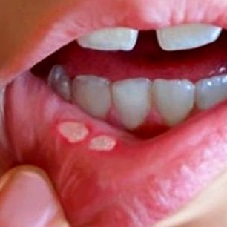
- пятно. Его появление обусловлено локальным расширением сосудов микроциркуляторного русла в том месте на коже, куда произошло внедрение возбудителя. Размеры этих пятен не превышают 5-6 мм, они не возвышаются над уровнем остальной кожи и имеют четкие края (см. фото);
- пузырек. Появляется на том месте, где ранее было пятно через 5-6 часов от момента появления на коже первого морфологического элемента. Содержимым пузырька является серозная (прозрачная) жидкость, где в больших концентрациях содержатся культуры вируса (см. фото). Если же происходит нагноение, то могут поражаться глубжележащие слои кожи и тогда формируются уродливые шрамы;
- корочка. Через некоторое время покрышка пузырька разрывается, содержимое его изливается наружу, а на том месте, где располагался первичный морфологический элемент, образуется корочка (см. фото).
Как уже было сказано выше, новые высыпания могут появляться на коже практически ежедневно на протяжении 3-5 дней. Поэтому у пациента имеются различные варианты морфологических элементов: и пятна, и пузырьки, и корочки.

Как выглядит ветрянка у детей — фото
Первые высыпания на коже малозаметны. Проявляются небольшие красные пятна, которые принимаются за раздражение. Уже скоро эти пятна становятся выпуклыми, наполняются прозрачной жидкостью, распространяются по телу, появляются даже во рту. Становится ясно, что ребенок болеет ветряной оспой.


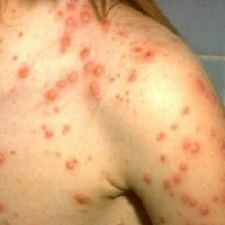
Типичные области распространения сыпи – лицо, голова, шея, грудь, живот.
Формы ветрянки
В зависимости от типа клинической картины при ветрянке выделяют типичную и атипичную формы. Типичная форма по характеру течения бывает:
- Легкая. Состояние ребенка удовлетворительное, температура остается в пределах нормы или не поднимается выше 38°С, длительность периода высыпаний составляет 4 дня, высыпания немногочисленны.
- Среднетяжелая. Незначительная интоксикация (головная боль, слабость, сонливость), температура поднимается выше 38°С, высыпания обильные, появляются в течение 5 дней.
- Тяжелая. Общая интоксикации организма (тошнота, повторяющаяся рвота, потеря аппетита), температура поднимается до 40°С, период высыпаний составляет 9 дней, они почти полностью покрывают кожные покровы больного, а также присутствуют на слизистых оболочках, элементы сыпи могут сливаться друг с другом.
Атипичные формы ветрянки разделяют на рудиментарную и аггравированную. Рудиментарная форма характеризуется легким течением, высыпания единичные, температура тела нормальная или субфебрильная. Аггравированная форма характеризуется очень интенсивно выраженной клинической картиной заболевания. К ней относятся висцеральная, гангренозная и геморрагическая формы, лечение которых осуществляется в стационаре.
При геморрагической форме заболевания у больного отмечается высокая температура, сильная интоксикация, поражение внутренних органов, в пузырьках появляется кровь, они кровоточат. Возникает гематурия, кровоизлияния в кожу и клетчатку, слизистые оболочки и внутренние органы.
Висцеральная форма ветрянки преимущественно выявляется у недоношенных детей, новорожденных и у детей с иммунодефицитом. Для нее характерны длительная интоксикация, обильные высыпания, тяжелая лихорадка, поражение нервной системы и внутренних органов (почек, легких, печени, сердца).
Гангренозная форма диагностируется крайне редко, в основном у пациентов с иммунодефицитом. Наблюдается выраженная интоксикация. Пузырьки при этой форме имеют крупные размеры, быстро покрываются корочкой с зоной некроза тканей. При отпадании корочки на коже возникают глубокие, очень медленно заживающие язвы.
Осложнения
При правильном лечении и соблюдении личной гигиены осложнения в результате ветрянки у детей встречаются редко. Опасные осложнения иногда возникают при употреблении некоторых лекарств. Например, категорически запрещено давать детям аспирин, это может привести к опасному поражению печени (синдром Рейе). Нельзя сочетать ветряную оспу и прием гормональных, глюкокортикостероидных препаратов.
Среди наиболее опасных последствий значатся:
- Вирусный энцефалит (мозговое воспаление);
- Опоясывающий лишай – тяжелое хроническое заболевание, вызываемое тем же вирусом, но проявляющееся крайне редко у ослабленных больных;
- Неврологические последствия вирусного поражения – бывают при раннем внутриутробном заражении, во время органогенеза, когда мать заболевает в первый триместр беременности.
Родители должны быть очень внимательны и не давать малышу чесать высыпания, ведь в ранки можно легко занести инфекцию.
Сколько дней длиться ветрянка?
Период инкубации – от 11-ти до 21-го дня.
Заразный период – последние 2 дня периода инкубации + пять дней с момента окончания подсыпаний.
Быстро вылечить ветрянку не получится. Заболевание имеет четкую стадийность. Общая длительность индивидуальна:
- продромальный период – от одно до двух дней;
- высыпания до пяти дней (при тяжелом течении – до 10-ти дней);
- период обратного развития (полное отпадение корочек) от одной до двух недель.
Согласно клиническим рекомендациям, карантин по ветрянке устанавливается с одиннадцатого по 21-й день (от момента контакта с больным), для детей, ранее не болевших ветряной оспой.
Больные на весь заразный период. Проведение дезинфекции не требуется, достаточно обычной влажной уборки и регулярного проветривания помещения.
Что делать в домашних условиях?
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.
Как лечить ветрянку у детей мы обсудим чуть позже, а пока давайте вспомним, как ухаживать за малышами с ветрянкой:
- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке? В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Чем лечить ветрянку у детей: список препаратов
Ключевым методом лечения ветрянки считают обработку высыпаний. Прыщи можно не обрабатывать антисептиком, но тогда во время расчесывания малыш может занести в ранку инфекцию (бактериальную):
- Узелки и пустулы смазывают зеленкой, раствором марганцовки, Фукорцином. Процедуру проводят 3-4 раза в день. Для снятия зуда и во избежание расчесывания маленькому пациенту дают антигистаминные средства.
- Также для лечения ветрянки используют противовирусные препараты, например, Ацикловир. Его можно принимать в таблетках, а мазью смазывать высыпания. Однако Ацикловир чаще применяют при тяжелом течении заболевания и лишь в начальной стадии. Перед применением нужно почитать описание препарата с пояснениями по дозировке.
- У малыша возникли признаки интоксикации организма – повышенная температура, головная боль и ломота в теле? Есть смысл дать ему обезболивающие препараты. Как правило, малышам назначают Нурофен, Панадол, Эффералган.
Во время любой болезни ребенок нуждается в достаточном количестве жидкости. Если на первых порах у малыша отмечается высокая температура и интоксикация – тем более. Какая должна быть суточная дозировка жидкости? Расчет дневного объема производится согласно возрасту ребенка. Например, малышу 3 лет требуется 105 мл воды на 1 кг веса в сутки. Для ребенка постарше (7 лет) – 95 мл на килограмм веса.
При этом следует давать ребенку не только воду, но и другие напитки – чай, компот, морс. Часть объема жидкости малыш может получать в составе жидких блюд – супов.
Народные средства
При ветрянке возможно лечение народными средствами. Ребенку целесообразно давать свежие ягоды черники или черничный сок. Активные вещества плодов этого растения обладают противовирусными свойствами. Рекомендуется также поить детей настоем из смеси липового цвета, ягод малины, ивовой коры и плодов аниса (заваривают из расчета 300 мл воды на 1 ст. л. сбора).
Общеукрепляющее действие оказывает мед с лимонным соком или орехами.
С кожной сыпью при ветряной оспе поможет быстрее справиться купание в отваре ромашки (60 г сырья на литр воды). Внутрь можно принимать (по 1/3 стакана четырежды в день) отвар из травяного сбора, в состав которого входят корень лопуха, цветки календулы и ромашки, а также надземные части цикория и мать-и-мачехи. Дважды в день после еды показано употреблять внутрь отвар из смеси календулы, мелиссы, базилика и ромашки.
Лечение нужно начинать по возможности раньше (в течение 1-2 суток после появления первых, даже единичных, высыпаний).
Можно ли купиться?
Долгие годы шли жаркие дискуссии по этому поводу. Сейчас большинство педиатров считает, что водные процедуры разрешены с соблюдением определённых условий:
- Купание при ветрянке разрешено только при отсутствии язвенно-некротических изменений элементов высыпаний – говоря проще, при отсутствии ран, в которые бактерии могут беспрепятственно проникнуть.
- Купать можно уже со второго-третьего дня заболевания.
- Температура воды не должна быть высокой — 38-40 градусов. Это не позволит образовавшимся после расчесываний на месте высыпаний корочкам размокнуть.
- Нельзя мыть ребенка с использованием обычных средств для купания (мыла, гелей для душа, шампуней).
- Стоит избегать длительных водных процедур. Рекомендуются частые приемы (около 5-6 раз в день) кратковременного (от одной до трех минут) душа с несильным напором.
- Не использовать мочалку во избежание сдирания прыщиков и последующего образования шрамов на поврежденных участках кожи.
- После приема ванны не следует обтираться полотенцем. Тело лучше осторожно обмокнуть самым мягким полотенцем во избежание повреждений воспаленной кожи.
- Купаться при ветрянке не рекомендуется в первые два дня, когда болезнь прогрессирует, и основным ее симптомом является постоянная повышенная температура тела.
- По окончанию водных процедур тело ребенка в местах высыпаний следует обработать зеленкой.
Если родители решили не мыть ребенка весь период высыпаний, тогда первая ванна должна проводиться максимально бережно, для проведения дезинфекции заживающих везикул. Для этого врачи советуют приготовить слабый раствор марганцовки. Цвет раствора бледно-розовый, более яркий оттенок создаст сильное воздействие на кожу, может привести к образованию ожога.

Можно ли заболеть ветрянкой второй раз ребенку?
Обычно, переболев ветрянкой в детском возрасте, человек должен обрести устойчивый иммунитет, который позволит не заразиться повторно. Но практике известные случаи, когда и взрослые, и дети удосуживались заболеть ветрянкой второй раз. Причиной тому обычно является снижение иммунитета, поэтому он не устойчив и провоцирует повторные вспышки. Во избежание повторного заболевания, как и других явлений, необходимо проводить профилактические меры в рамках укрепления функционирования иммунной системы.
Профилактика
Тем, кто еще не болел ветрянкой, нужно придерживаться некоторых правил в качестве профилактики заболевания:
- если кто-то из родных заболел ветрянкой, необходимо полностью изолировать его от остальных;
- прием противовирусных медицинских препаратов, которые назначит семейный врач;
- кварцевание помещения; использовать лампу необходимо строго по инструкции;
- заболевшему нужно выдать отдельную посуду, и по возможности ежедневно менять постель и нательное белье;
- всем членам семьи необходимо носить марлевые повязки, и как можно чаще их утюжить в целях обеззараживания.
Часто, чтобы не подхватить вирус герпеса в виде ветряной оспы, взрослым и детям проводят вакцинацию препаратами Окавакс, Варилрикс. После чего вероятность заболеть становится меньше, а если человек и подхватит инфекцию, то ее течение будет не таким тяжелым, и организм поборет ее гораздо быстрее.
Естественно профилактические меры не дают 100% гарантии того, что человек защищен от ветрянки, но соблюдать их следует, чтобы свести к минимуму риск заразиться. Медики часто рекомендуют в качестве профилактики правильно питаться.
Нужно насытить рацион продуктами исключительно природного происхождения, а так же включить пищу богатую витаминами и минеральными веществами, плюс добавить занятия спортом для закаливания организма и приобретения сильного иммунитета, способного защитить от любой инфекции.
комментария 3