Дисплазия шейки матки
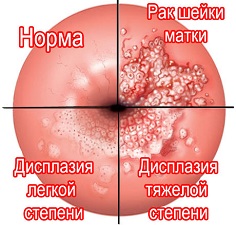 Дисплазия шейки матки — это состояние слизистой оболочки шейки матки и влагалища, при котором наблюдается появление клеток нетипичного строения.
Дисплазия шейки матки — это состояние слизистой оболочки шейки матки и влагалища, при котором наблюдается появление клеток нетипичного строения.
Изменения влияют не только на структуру, но и на нормальное функционирование поверхностного слоя шейки матки. Следует помнить, что дисплазия шейки матки является предраковым состоянием. Конечно, это не говорит о том, что рак уже есть или появится буквально через пару дней или недель. Это означает, что в случае отсутствия полноценного лечения спустя несколько лет после выставления диагноза возможно развитие раковой опухоли.
Весьма часто дисплазию шейки матки ошибочно называют эрозией. Отличие тут в том, что в первом случае изменения затрагивают всю клеточную структуру, тогда как для эрозии характерно механическое повреждение слизистых оболочек шейки матки.
Что это такое?
Дисплазия шейки матки характеризуется наличием нетипичных клеток на шейке матки. Шейка находится во влагалище и является самой нижней частью матки. Хотя дисплазия шейки матки не вызывает зачастую никаких симптомов, это потенциально опасное заболевание, так как может прогрессировать в рак шейки матки, второй по значимости тип рака, от которого умирают женщины, особенно молодые девушки.
С тех пор как появился ПАП-мазок в 1941, уровень смертности от рака шейки матки значительно снизился, так как этот мазок позволяет выявить дисплазию шейки матки. В развивающихся странах, где ПАП-мазок не распространен так широко, как в индустриально-развитых, рак шейки матки является лидирующей причиной смертности среди женщин (Potischman N et al 1996). В мире от рака шейки матки умирает 11,6 % женщин
Основная цель женщин, у которых обнаружен HPV, не позволить развиться дисплазии шейки матки или раку. Существует очень много разновидностей HPV (типы 6, 11, 16, 18, 31, 35, 39, 59, 33, 45, 52, 58, 67), некоторые его формы могут спровоцировать риск развития рака намного выше, чем остальные, особенно HPV16, HPV18. HPV обычно очень тяжело выявить, так как он зачастую протекает бессимптомно. Только 1 % женщин с HPV имеют видимые изменения — генитальные бородавки, этот факт подтверждает важность регулярного обследования с помощью ПАП-мазка.
Цель лечения дисплазии шейки матки — максимальное уменьшение риска развития этого заболевания в стадию рака. Риск редуцирования может быть понижен с помощью соблюдения диеты и употреблением специальных добавок, профилактикой медицинских и химических вмешательств. К счастью, есть надежда на горизонте: изменение стиля жизни, применение ПАП-мазка и разработки вакцины против HPV позволят снизить риск развития рака шейки матки в экономически-развитых странах.
Причины развития
Самой главной причиной возникновения дисплазии служит заражение женщины вирусом папилломы человека (ВПЧ). Наиболее опасными являются онкогенные типы (16 и 18, а также 6, 11, 31, 35, 39, 59, 33, 45, 52, 58, 67 типы). И чем дольше ВПЧ персистирует в организме, тем выше вероятность развития атипии клеток шеечного эпителия – дисплазии. Известно, что более в чем 95% случаев выявленной дисплазии шейки выявляется ВПЧ. Но инфицирование ВПЧ не обязательно приведет к развитию заболевания, для этого необходимы некоторые предрасполагающие факторы:
- паритет (многочисленные роды);
- недостаток аскорбиновой кислоты, витамина А и каротина;
- прием оральных контрацептивов (употребление таблеток в течение 5 и более лет увеличивает риск развития патологии в 2 раза);
- активное либо пассивное курение («шансы» поднимаются в 2 раза);
- половые партнеры пациенток, страдающих раком головки пениса;
- ослабленный иммунитет (ВИЧ-инфекция, прием некоторых лекарственных препаратов, стрессы, недостаточное питание, неблагоприятные жилищные условия и прочие);
- ранняя половая жизнь;
- первая беременность и роды у девушек, моложе 18 лет;
- наследственность (предрасположенность к злокачественным процессам органов половой сферы);
- половые инфекции (вирус простого герпеса, цитомегаловирус, гарднереллы, грибы, микоплазмы и хламидии);
- беспорядочная половая жизнь;
- гормональные сбои и всплески (беременность, менопауза, прием гормональных лекарств);
- хроническая гинекологическая патология;
- травмы шейки матки в процессе родов, искусственных прерываний беременности и проведения гинекологических процедур.
Степени
Первоначально поразившие базальный слой патологические изменения начинают постепенно распространяться на прилежащие эпителиальные слои. В зависимости от расположения и распространенности патологических изменений, выделяют 3 степени (вида) дисплазии эпителия шейки матки:
- Дисплазия шейки матки 1 степени (легкая степень) – происходящие изменения выражены нечетко и находятся в пределах нижней трети эпителиального слоя;
- Дисплазия шейки матки 2 степени (умеренная степень) – количество видоизмененных клеток увеличивается, морфологические изменения затрагивают нижнюю и среднюю трети слизистой;
- Дисплазия шейки матки 3 степени (тяжелая степень) – имеет признаки злокачественного процесса без инвазии (проникновения в соседние ткани и области): тотальное поражение всей толщи без проникновения процесса за пределы границ базального слоя в мышцы и сосуды, размытость границ между слоями слизистой, выраженный атипизм клеток.
Тяжелая степень дисплазии эпителия шейки матки встречается нечасто. Популяризация медицинских знаний среди населения, наличие современных методов диагностики, использование новых методов терапии позволяют своевременно диагностировать и лечить дисплазии, предотвращая нежелательные последствия.
Степень дисплазии шейки матки определяет характер течения болезни, ее учитывают при выборе программы лечения больных, от нее зависит прогноз заболевания.
Симптомы
Патология продолжительный период времени может развиваться бессимптомно, а о структурных нарушениях плоского эпителия женщина узнает случайно, например, на плановом медосмотре.
Женщина с дисплазией шейки матки может предъявлять жалобы на такие симптомы:
- бели они же выделения (обильные с неприятным запахом);
- вагинит;
- боли на фоне аднексита;
- кровянистые выделения (часто контактные, то есть после полового акта, гинекологического осмотра);
- зуд;
- чувство жжения;
- боль, возникающая во время полового акта.
Боли при дисплазии шейки матки отсутствуют, однако некоторые пациентки все же жалуются на тянущие ощущения нижней части живота, например, как в случае ПМС. Внешний вид половых органов женщины не меняется, поэтому болезнь чаще диагностируют на позднем сроке течения воспалительного процесса.
Без лечения примерно у 40% пациенток в течение 3 лет дисплазия из более легкой стадии переходит в более тяжелую, а затем и в рак шейки.
Дисплазия шейки матки и беременность
Дисплазия встречается у 3,4-10% беременных и с такой же частотой, как и у женщин небеременных той же возрастной категории. Только у 0,1-1,8% из них диагностируется 3 степень. Заболевание не прогрессирует во время беременности, а после родов обратному развитию подвержены 25-60% «CINII» и 70%«CINIII». Однако другие исследования утверждают о прогрессировании дисплазии при беременности в 28% случаев. Особенности ее диагностики во время беременности, особенно первой, и в ближайшее время после родов, обусловлены высоким содержанием эстрогенов и происходящими в организме физиологическими изменениями половых органов:
- продуцирование железами непрозрачной густой слизи;
- увеличение притока крови к матке, в результате чего слизистая оболочка шейки приобретает цианотичную (синеватую) окраску;
- прогрессирующее под влиянием эстрогенов размягчение и увеличение объема шейки матки за счет утолщения стромы;
- эктопия цилиндрического эпителия как вариант нормы и др.
Эти изменения усложняют диагностику, но не оказывают влияния на достоверность лабораторных исследований. Проведение биопсии при беременности нежелательно. Как правило, достаточно осторожного забора материала специальной щеточкой для проведения цитологического исследования мазка.
Если возникает необходимость, то осуществляется не ножевая биопсия, а с помощью щипцов, предназначенных именно для этого, причем материал берется из максимально подозрительного участка слизистой оболочки из расчета на минимальное количество образцов. Конизация (конусовидная биопсия) проводится исключительно при подозрении на рак. Кольпоскопия у беременных проводится только по строгим показаниям или при наличии патологических изменений, обнаруженных в мазках, взятых еще до беременности.
Диагностика
Не лишним будет повторить, что самое главное правило, которого должна придерживаться женщина – это плановое посещение гинеколога каждые 6 месяцев и внеплановое при любых тревожных или беспокоящих ее симптомах. Это позволяет вовремя выявить патологические изменения и вовремя начать лечение.
В план диагностики при подозрении на дисплазию шейки матки входит:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб — обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.
Как лечить дисплазию шейки матки?
При дисплазии шейки матки лечение и методики лечения зависят от определённых факторов:
- возраст женщины;
- степень дисплазии;
- размер патологического участка;
- сопутствующие болезни;
- желание иметь детей в будущем.
Лечением дисплазии шейки матки 3 степени, наиболее тяжелой, должен заниматься гинеколог-онколог, применяя исключительно хирургические методики. 1 и 2 стадии дисплазии лечит участковый гинеколог. Женщина с подтверждённой дисплазией обязательно ставится на диспансерный учет. При молодом возрасте пациентки и І, ІІ степени дисплазии, малой площади поражения возможно применение выжидательной тактики. В это время врач наблюдает за состоянием женщины и состоянием дисплазии, которая может прогрессировать или регрессировать.
Есть определенные случаи, когда при дисплазии шейки матки лечение проводить не целесообразно:
- юный возраст женщины (меньше 20 лет);
- отсутствие папилломовирусной инфекции в организме;
- дисплазия без распространения на цервикальный канал;
- поражение дисплазией эпителия шейки по точечному типу.
На сегодня применяются такие методы терапии:
- Медикаментозные. Они включает в себя препараты для повышения иммунитета в виде иммуномодуляторов, а также средств интерферона. Применяют их при обширных поражениях и рецидивирующей форме дисплазии.
- Хирургические. К ним прибегают в случае двукратного положительного результата анализа на дисплазию. Перед любой оперативной методикой назначаются противовоспалительные препараты для санации очага.
Однако основным в лечении дисплазии является все же механическое или физическое удаление патологической ткани. Для этого используются физические методы:
- Прижигание током (электрокоагуляция).
- Криодеструкция.
- Прижигание дисплазии лазером.
- Хирургическое удаление очага дисплазии – конизация.
Для каждого из перечисленных выше методов есть свои показания и противопоказания. Каждый метод обладает своими достоинствами и недостатками.
Медикаментозное лечение
В первую очередь медикаментозная терапия необходима для нейтрализации ВПЧ, который очень часто приводит к развитию дисплазии. Выбор препаратов должен основываться на индивидуальных особенностях течения болезни, также следует отталкиваться от возраста пациентки и ее желания в дальнейшем иметь детей.
Задачи проводимой терапии следующие:
- Снять воспаление (противовоспалительные средства).
- Восстановить функционирование эпителиальной ткани (назначаются гормональные препараты).
- Повысить сопротивляемость организма (иммуномодуляторы).
- Восстановить микрофлору влагалища.
Итак, на этапе медикаментозной коррекции назначают иммуномодуляторы, витаминно-минеральные комплексы (витамины А, С, Е, фолиевую кислоту).
Препараты для лечения дисплазии шейки матки:
| Витамины и минералы |
|
|
| Препараты для стимуляции иммунитета |
|
|
Врачи по возможности стараются отсрочить оперативное вмешательство на максимально длительный срок. Однако, справиться с дисплазией шейки матки не всегда удается с помощью приема лекарственных препаратов. Поэтому в 65-70% случаев все-таки приходится прибегать к помощи хирурга. В дальнейшем назначается медикаментозная коррекция.
Прижигание эрозии электрическим током (электрокоагуляция)
Прохождение тока через определенный участок биологической живой ткани вызывает частично омертвение клеток. Этот эффект и используется в разрушении участка дисплазии шейки матки.
Достоинства метода:
- Доступность – это самый дешевый из всех имеющихся методов удаления участка дисплазии
- Аппараты для электрокоагуляции имеются в большинстве медицинских клиник и гинекологических кабинетов, что повышает доступность данной процедуры
Недостатки метода:
- Нет возможности определения глубины разрушения ткани слизистой, что снижает эффективность процедуры
- После процедуры остается достаточно массивный участок мертвой ткани, что удлиняет процесс восстановления.
- Повышение температуры влечет за собой формирование более грубого рубца, что может привести к деформации шейки матки. А это уже является одним из факторов риска женского бесплодия.
- Длительный период восстановления – 8-10 недель связан с тем, что после процедуры в слизистой остается большое количество некротизированной ткани, которая постепенно выводится.
- Высока вероятность неспецифических инфекционных процессов в области прижигания.
- Болезненность – вызвана она не столько самим прижигание, сколько тем, что электрический ток вызывает сокращение мышечной ткани матки, что вызывает спастические боли.
Как вести себя после электрокоагуляции?
После проведения электрокоагуляции необходим длительный период полового покоя – генитальные или анальные контакты запрещены до полного восстановления слизистой шейки матки. Потому в течение 8-10 недель полное половое воздержание.
Лазерное прижигание дисплазии шейки матки
В наше время получает все большее распространение в связи с многими очевидными преимуществами в сравнении с вышеперечисленными методами.
Лазерное воздействие на ткани вызывает локальное нагревание ткани, ее разрушение и выпаривание некротизированной ткани. Легко контролируется глубина разрушения ткани, что повышает эффективность процедуры.
Преимущества метода:
- Не вызывает болезненных ощущений
- Боле короткий период восстановления (около 4-х недель)
- Выше эффективность – есть контроль глубины поражения ткани
- Обеспечивает формирование нежного рубца, что редко приводит к деформации канала шейки матки
Недостатки метода:
- Стоимость в сравнении с другими методами выше
- Не все медицинские заведения обладают аппаратами для лазерной коагуляции
Как себя вести после лазерного лечения дисплазии?
В течение некоторого времени необходим половой покой – необходимо исключить генитальный или анальный половой контакт течение 4-х недель.
Необходим регулярный контроль за восстановлением эпителия со стороны лечащего врача гинеколога, потому повторное посещение доктора для контроля необходимо.
Криодеструкция шейки матки
При воздействии холода на поверхность слизистой шейки матки происходит промерзание участков близлежащих к области контакта. Клетки замороженного участка слизистой погибают. Так достигается эффект разрушения пораженной ткани.
Преимущества метода:
- При криодеструкции не высока болезненность. Замораживающее действие оказывает и локальное обезболивающий эффект.
- Не вызывает формирования грубого рубца, что является причиной редкой деформации шейки матки после проведенной процедуры.
Недостатки метода:
- Как и электродиструкция, этот метод не позволяет четко регулировать глубину разрушения тканей.
- После процедуры очищение слизистой от некротических тканей происходит достаточно длительно, потому период восстановления достаточно длителен – 7-10 недель.
- Большой объем омертвевшей ткани повышает риск развития нагноительных процессов.
- Длительное время будут иметь место водянистые и гнойные выделения
Как себя вести поле криодеструкции?
В течение длительного времени необходим половой покой – необходимо исключить генитальный или анальный половой контакт на период длительностью в 7-10 недель.
Необходим регулярный контроль за очищением раны и восстановлением эпителия со стороны лечащего врача гинеколога. Потому повторное посещение врача гинеколога в указанные им сроки обязательно.
Конизация шейки матки
Эта операция заключается в хирургическом удалении конусовидного фрагмента шейки матки в области канала шейки матки. Производится с использованием специальных инструментов аппаратов. Данный метод лечения практикуется при выраженной дисплазии шейки матки, когда очаг дисплазии располагается в канале шейки матки. Так же к конизации прибегают в том случае, если физические методы устранения очага дисплазии не устранили патологию.
Операция производится под локальной анестезией.
Как вести себя после конизации?
После этой операции необходимо длительное половое воздержание – не менее 10 недель. Определить произошло ли заживление слизистой, может лишь врач гинеколог при повторной консультации с проведением кольпоскопии. Потому возобновлению половых контактов должно предшествовать повторное посещение лечащего врача.
Что делать в домашних условиях?
После устранения пораженных тканей слизистой оболочки врач рекомендует женщине соблюдать определенные правила:
- Режим. В первые дни после проведения операции больная не должна сидеть, т. к. такое положение тела может способствовать травматизации тканей. Длительность такого отказа определяется врачом.
- Отказ от секса. Длительность такого отказа определяется скоростью заживления поверхности шейки матки и применяемой методикой.
- Гигиена. Использование только прокладок в гигиенических целях. Такая методика предохранения от протекания объясняется тем, что введение тампона может повредить заживающую слизистую оболочку, и заживление тканей будет происходить в более длительные сроки.
- Отказ от спринцеваний. От этой методики очищения влагалища, выполняемой в гигиенических целях, отказались в большинстве цивилизованных стран. При введении струи воды и наконечника женщина может травматизировать шейку матки и занести инфекцию.
- Отказ от тяжелого физического труда и занятий спортом. Дополнительные нагрузки, создаваемые физическим напряжением, могут способствовать травматизации незаживших тканей и ухудшать процесс выздоровления.
- Прием лекарственных средства, которые назначены врачом. В список таких назначений могут включаться следующие препараты: Нурофен, Диклофенак, Диклоберл, Генферон, и др.
- Отказ от использования народных средств для «лечения» эрозии. На просторах интернета пользователи часто встречают рекомендации о том, что лечение дисплазии шейки матки может проводиться только при помощи народных методик. Эта рекомендация ошибочна, т. к. патологическое изменение клеток при помощи народных методик невозможно. Мнимое выздоровление в таких случаях может наблюдаться только при попытках излечения от дисплазии I степени.
Отменять выполнение рекомендаций после осмотра больной может только врач. После завершения курса терапии больной необходимо проведение гинекологического осмотра в назначенные сроки.
Какие последствия?
То, чем может грозить женщине дисплазия шейки матки напрямую зависит от её степени:
| 1 степень | Дисплазия шейки матки 1 степени в 57% случаев проходит самостоятельно после удаления вируса из организма женщины. У здорового человека в 9 случаях из 10 вирус перестает обнаруживаться в анализах крови через полгода-год от момента попадания в организм. Происходит самостоятельное уничтожение вирусных частиц иммунной системой.
В 32% случаях отмечается длительное течение заболевания без прогресса ни в худшую, ни в лучшую сторону. У 11% пациенток отмечается переход 1 степени во вторую. |
| 2 степень | Дисплазия шейки матки 2 степени в 43% случаев также проходит самостоятельно после освобождения организма от ВПЧ. В 35% наблюдается её долгосрочное стабильное течение. Таким образом, у 70% женщин происходит выздоровление через 2 года от момента установления диагноза.
У 22% больных женщин 2 степень дисплазии переходит в 3 степень. |
| 3 степень | По данным исследований, проведенных среди различных категорий женщин, вероятность перехода 3 степени дисплазии шейки матки в рак составляет 10—30%. Причиной такого разброса результатов является наличие различного числа индивидуальных факторов риска у разных категорий женщин (по возрасту, методам котрацепции, вредным привычкам, образу жизни, количеству половых партнеров). |
К какому врачу обратиться для лечения и консультации?
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Профилактика
Для того чтобы лечение дисплазии шейки было успешным и болезнь не повторилась, женщина через 3-4 месяца должна обязательно пройти контрольный профилактический осмотр, позволяющий проверить, как прошло заживление. Контроль проводится с помощью гистологического исследования мазка, взятого с поверхности шейки. Если анализ покажет, что все в порядке, то обследование достаточно повторять 1 раз в год.
Укрепление иммунитета, повышение сопротивляемости организма является одной из основных мер профилактики появления дисплазии. Для этого женщина должна правильно питаться, бороться с нехваткой витаминов. После 30-40 лет рекомендуется принимать комплексные препараты с витаминами С, А, группы В. В комплексах должен содержаться так называемый противораковый элемент селен.
Важно вовремя обращаться к врачу и лечиться при наличии заболеваний половых органов.



комментария 2